Патронажът (френски патронажен патронаж) е форма на работа на лечебните заведения, чиито основни цели са провеждането на оздравителни и превантивни мерки у дома.
Патронажът на бременни жени е неразделна част от системата за диспансерно наблюдение на бременна жена, чиято цел е да се приложи набор от мерки, насочени към формиране, запазване и укрепване на здравето на майката, предотвратяване развитието на болести и усложнения на бременността при нея, ранното им откриване, лечение и осигуряване на условия за нормалното развитие на плода ...
По време на бременността, с нейното физиологично протичане, жената трябва да посещава акушер-гинеколог средно 14 пъти. След първия преглед присъствието се разпределя след 7-10 дни (с резултатите от тестовете, заключението на терапевта и други специалисти); по -нататък през първата половина на бременността - веднъж месечно; след 20 седмици - 2 пъти; след 32 седмици - 3-4 пъти.
При посещение на бременна пренатална клиника, лекар и акушерка имат възможност да оценят нейното състояние по динамиката на наддаване на тегло, кръвно налягане, анализи на урина и пр. Състоянието на плода се преценява чрез ултразвук и други специални изследвания.
Ако една жена идва в пренаталната клиника нередовно или не посещава лекаря в определеното време, особено ако има патология на бременността, акушерката извършва патронаж, т.е. посещава я у дома, установява причината за отсъствието й, измерва кръвното налягане и я кани на лекар. Патронажът се осъществява и когато жена отказва да бъде хоспитализирана. В този случай лекарят или акушерката обясняват на жената или нейните близки роднини опасностите, които могат да възникнат в резултат на нарушения в здравето на жената и плода, а също така напомня за отговорността за отказ да бъдете хоспитализирани. Резултатите от патронажа, датата на неговото изпълнение се вписват в Индивидуалната карта на бременната жена, жени след раждане (формуляр No 111 / г).
Пренаталните грижи за бременни жени се извършват и от медицински сестри от детската поликлиника. Информация за бременни жени в детската клиника идва от предродилната клиника. Медицинската сестра посещава бременната жена два пъти: първия път в рамките на 10 дни след получаване на информация за нея от предродилната клиника, втори път - на 31-32 седмица от бременността.
Целите на първия пренатален патронаж: установяване на контакт между детската клиника и бъдещата майка, запознаване с условията на живот на нероденото дете, оценка на социалния статус на семейството, неговия психологически климат, хигиенното състояние на апартамент, за да разберете здравословното състояние на майката, да обърнете внимание на наследствеността, наличието на лоши навици.
Брифингът разглежда въпросите на здравословния начин на живот и възможността за намаляване на установените рискови фактори. Медицинската сестра кани бъдещи родители в "Училището за млада майка", което работи в отдела за здраво дете, където преподават правилата за грижа за детето.
Получената информация и препоръки са регистрирани във вложката към историята на развитието на детето (формуляр № 112) под заглавие „Първи пренатални грижи“. Местният лекар се запознава с резултатите от патронажа, ако е необходимо, посещава бременна жена у дома. Заедно с акушер-гинеколог и окръжен терапевт той участва в привличането на администрацията на работното място за подобряване на условията на труд, организира правни консултации от адвокат и дава препоръки за подобряване на диетата и подобряване на здравето.
Основните цели на втората пренатална грижа са да се провери как се изпълняват дадените по -рано препоръки, как семейството е подготвено за пристигането на детето, дали има всичко необходимо за грижите за новороденото, както и подготовката за следродилния период месечен цикъл.
Брифингът включва въпроси като:
1) кърмене (предимства пред изкуственото хранене, подготовка на млечните жлези, профилактика на мастит и хипогалактия);
2) организиране на зона за обслужване на детето (места за обличане и преобличане, чисти дрехи и бельо, къпане, бебешка аптечка) и зона за спане (бебешко креватче), където новороденото може да бъде безопасно поставено;
3) закупуване на зестра за новородено;
4) закупуване на аптечка за майка и дете;
5) информация за телефонните номера на клиниката и педиатричната спешна помощ;
6) разговори с бъдещата майка и други членове на семейството за нуждите на новороденото и как да го задоволим.
Изпратете вашата добра работа в базата знания е проста. Използвайте формата по -долу
Студенти, аспиранти, млади учени, които използват базата знания в обучението и работата си, ще ви бъдат много благодарни.
Все още няма HTML версия на произведението.
Можете да изтеглите архива на произведението, като кликнете върху връзката по -долу.
Подобни документи
- проблемна бременност;
- съмнение за вродена патология при кърмаче;
- ако бъдещата майка е изложена на риск;
- нередовни посещения в предродилни клиники;
- след хоспитализация на бременна жена.
- закрила на детето, предотвратяване на преждевременно раждане;
- правила за здравословен начин на живот;
- балансирана диета;
- лична хигиена (предотвратяване на запек, носене на превръзка и други);
- необходимостта от редовно наблюдение от лекар.
- Фамилия, име и бащино име на жената.
- Адрес на местоживеене.
- Пълна възраст.
- Професия, образование, специалност.
- Място на основната работа.
- ПЪЛНО ИМЕ. съпруг.
- Възраст на съпруга.
- Информация за неговата специалност, образование.
- Мястото на работа на съпруга.
- Данни за останалите членове на семейството, които живеят с бременната жена.
- условия на живот, материално богатство.
- Лошите навици на бащата и майката.
- Хронични заболявания в семейството.
- Подготовка за раждането на дете (за педиатър).
- Събиране на данни за протичането на бременността, минали заболявания и общо здравословно състояние.
- Спазване на препоръките, получени за последен път.
- Психологическият климат в семейството.
- Подготовка за раждането на дете (закупуване на зестра).
- Подготовка на гърдите за кърмене.
- Разговор с близки за предстоящото събитие, значението на подкрепата на бременна жена.
- млади майки под 18 години;
- първородни след 30 години;
- самотни майки;
- многодетни жени.
- риск от спонтанен аборт;
- опит за аборт;
- тежка токсикоза;
- високо кръвно налягане, сърдечни проблеми;
- болести на майката;
- лоши навици на родителите;
- неблагоприятна среда за живота на нероденото бебе.
Профилактика на алергични заболявания на новороденото. Дневен режим, хранителен баланс и режим на пиене на бременната жена. Превенция на инфекциозни и гнойно-септични заболявания. Патронаж на деца от първата година от живота. Препоръки за грижи за дете.
резюмето е добавено на 23.12.2014 г.
Пренатални грижи. Оценка на новороденото по скалата на Апгар. Първично лечение на новороденото. Ежедневната сутрешна тоалетна на новороденото. Патронаж за новородени. Кувес. Хранене на недоносени бебета чрез пипета, тръба. Грижи за недоносени бебета.
ръководство, добавено на 21.09.2008 г.
Женска консултация като подразделение на поликлиниката, предоставяща акушерска и гинекологична помощ на женското население. Пренатални и постнатални грижи. Условия за наблюдение, преглед на бременни жени. Палпация на корема. Подготовка за „раждане без страх“.
презентация, добавена на 04.10.2015
Първична медицинска сестра. Неврологичен преглед на детето. Пъпна връв, грижа за ноктите, къпане и измиване. Превантивни мерки за хипогалактия при майката. Препоръки за грижи за новородени при ранно изписване от болницата.
презентация, добавена на 14.03.2017 г.
Раждането и разпадането на едно семейство са предпоставки и причини. Държавна защита на семейството. Основните компоненти на здравето на бъдещата майка. Здравето и семейните фактори на детето за поддържане на неговото здраве. Новородени в риск. Хранене на бременна жена. Здраве на бащата и семейството.
резюме, добавено на 23.04.2008г
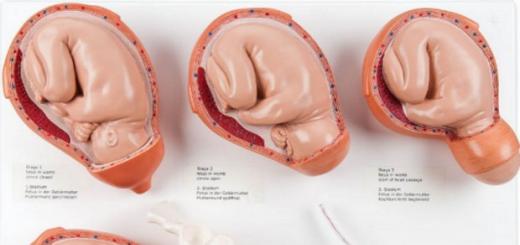
Етапи на вътрематочно развитие на детето. Мерки за антенатална защита на плода за максимална защита на плода от негативни влияния. Задачи на пренаталната грижа. Препоръки на медицинска сестра относно храненето и режима на бременна жена.
курсова работа, добавена на 15.11.2014 г.
Характерни особености на новородените и кърмачетата, тяхното физическо развитие и основните му характеристики. Невропсихично развитие, активност на периферната и автономната нервна система. Разпределяне на здравни и рискови групи от новородени, патронаж.
Пренаталната защита на плода е един от най -важните проблеми на здравеопазването, тъй като формирането на всички органи и системи, тяхното развитие и усъвършенстване се извършва вътреутробно. Състоянието на здравето в следващите етапи от живота на човек зависи от развитието на органите и системите на плода. Описани са критични периоди от развитието на плода на човека, характеризиращи се с рязко повишаване на чувствителността към патогенни фактори на външната среда.
Вредният ефект се проявява при ниска интензивност на експозиция, която в други периоди на онтогенеза не оказва негативно влияние върху процесите на развитие на организма. Смята се, че първият критичен период е периодът, предхождащ имплантирането на оплодена яйцеклетка. Продължава до 2 седмици. Действието на вредни фактори през първите 2 седмици. бременността много често води до смърт на ембриона и прекратяване на бременността.
Вторият критичен период е периодът на плацентация и образуването на зачатъци на най -важните органи на плода. Този период отнема от 3 до 6 седмици.
Третият критичен период е 3 месец от бременността (от 8 до 12 седмици), когато образуването на плацентата приключва и нейните функции достигат висока степен на активност. Ембрионът се превръща в плод с органи и системи, присъщи на ранната човешка онтогенеза.
Първи пренатални грижи здрава бременна жена е районна медицинска сестрадетска клиника след получаване на информация за бременната от предродилната клиника (8 - 13 седмици)... Този патронаж е битов или социален, а целта му е да изясни условията на живот и труд на бъдещата майка, здравословното състояние, наличието на лоши навици у майката и бащата. В този патронаж детска медицинска сестра учи жена как да подготви млечните жлези за кърмене, дава препоръки за организиране на режима й на работа и почивка, хранене, втвърдяване. Специално внимание сестрата обръща на разговора с бременната жена, нейния съпруг, близки роднини, за да създаде спокойна, приятелска атмосфера в семейството. В края на патронажа сестрата кани бременната жена на часове в целодневното училище на млади майки в детската клиника.
Съгласно заповед № 102 (D) на Министерството на здравеопазването и Руската федерация от 9 февруари 2007 г. „За паспорта на медицинското отделение (педиатрично)“ втора пренатална грижа на здрава бременна жена окръжен педиатъросъществено в 30 - 32 седмицибременност в размер, одобрен от диспансерното (превантивно) наблюдение на детето през първата година от живота.
По медицински и социални причини, трета пренатална патронаж бременни жени от групата на среден и висок риск и от социално слаби семейства по време на бременност 37 - 38 седмици(медицински).
СХЕМА НА РЕГИСТРАЦИЯ НА ПЪТЕН ПАЛЕТ
Дата на раждане _________________________________ Период на бременност _____________________
ПЪЛНО ИМЕ. бременна ____________________________________________________________________
Възраст ___________ Адрес _____________________________________________________________
Образование на жената ________________ Професия ______________________________________ място на работа __________________________ проф. вредност _______________________________
Женен (регистриран, разведен, първи, втори брак) _________________________
ПЪЛНО ИМЕ. съпруг ___________________________________________________________________________
Неговата професия _________________________________ Проф. Вреда _________________________
Други членове на семейството ____________________________________________________________________
____________________________________________________________________________________________________________________________________________________________________________
Желана бременност, нежелана _____________________________________________________
Материално осигуряване (над прожитъчния минимум или под него) ________________________
Семейни условия на живот _________________________________________________________________
Генеалогична история _______________________________________________________________
Алергична анамнеза ____________________________________________________________
Лоши навици на родителите ___________________ пушене, ____________________ алкохолизъм.
Общо бременности __________ доставки __________ аборти ___________ спонтанни аборти __________
живи деца _____________ мъртвородени ____________________ причини за смъртта
____________________________________________________________________________________
Безплодие в брака ____ години, гинекологична патология (белег на матката след операция, тесен таз, възпалителни заболявания) _________________________________________________________
Ходът на тази бременност (гестоза, заплаха от спонтанен аборт, полихидрамнион, патология на плацентата, признаци на фетална хипоксия) ____________________________________________________________
Отложени остри заболявания по време на бременност (остри - по време на бременност), лечение _________________________________________________________________________________,
обостряне на хроничен ____________________________, травма, операция __________________
Какви лекарства сте получавали ______________________________________________________________
Проф. вреда ____________________________________________________
Посещава ли той / тя _________, училището на майката ________, изпълнява ли рутината на деня ________
Хранене: честотата на приема на храна на ден _____, ежедневна употреба при хранене на мляко, месо, извара, масло, плодове _________________________________________________________________
Заключение __________________________________________________________________________
_____________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________
характеристики на вътрематочното развитие на плода, предродилен риск, ориентация към риска.
___________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________
Дата "______" _______________ 20____. Подпис _______________
СХЕМА НА РЕГИСТРАЦИЯ НА ПЪРВЕНИЯ КАСЕТ
Бременността е важен и решаващ период в живота на всяка жена. По това време бъдещата майка и нейното дете се нуждаят от повишено внимание от медицински специалисти. Пренаталните грижи ви позволяват да наблюдавате хода на бременността и жените, както и да наблюдавате изпълнението на необходимите препоръки, условията за безопасно раждане на нов мъж. Тази статия дава отговори на най -важните въпроси: защо са необходими такива посещения в наше време, техният приблизителен план, както и времето и целите на пренаталното покровителство.
Определение
Патронажът е една от формите на работа на лечебните заведения, насочени към извършване на оздравителни и превантивни мерки в дома на пациента. Провежда се за граждани, които особено се нуждаят от вниманието на лекарите: тежко болни, хора с психични разстройства, бебета, бременни жени.
Пренаталните грижи са най -важната превантивна мярка за бременни жени. Те позволяват не само да контролират бъдещия родител, но и установяват приятелски отношения между майката и медицинския персонал, тъй като през първата година след раждането на бебето контактът им ще бъде редовен.

Пренаталните грижи се извършват при лично посещение на отговорен медицински специалист. При срещата медицинската сестра оценява социалните и битовите условия, в които живее жената и новороденото трябва да порасне. При същото посещение се установява принадлежността на семейството към рисковите фактори, което ще бъде обсъдено по -късно.
Стойността на патронажа
Бъдещата майка самостоятелно посещава акушерка-гинеколог, за да следи здравето на нея и бебето. Колкото по -дълъг е срокът, толкова по -често е принудена да ходи в предродилна клиника. Този подход обаче не ни позволява да идентифицираме реалните условия на живот на бременна жена, които са от голямо значение за успешното раждане на дете. Всички данни се записват от лекаря само от думите на жената и може да не отговарят на реалността.
Пренаталните грижи за бременна жена ви позволяват да получите истинска картина на живота на жената: психологическата ситуация в семейството, материалното богатство. Освен „шпионска“ дейност, медицинският специалист изпълнява и други задължения. По време на посещението медицинската сестра дава на бъдещата майка много интересна и полезна информация, както и съвети относно носенето на дете, предстоящото раждане и грижите за бебето.

Основни моменти
За целия период на бременността се очаква една жена да получи три посещения от болницата. Това е стандартният брой посещения на медицинска сестра и може да бъде увеличен в следните случаи:
По правило предродилните грижи се извършват от медицинска сестра от детска клиника или акушерка от предродилна клиника. Понякога те се редуват да посещават бъдещата майка. Всички посещения се контролират от лекаря на лечебното заведение, който понякога провежда патронаж заедно със здравния работник. Всички наблюдения на медицинската сестра, както и препоръките и срещите се записват в патронажния лист. Тези данни редовно се преглеждат от лекаря, който при необходимост предприема подходящи мерки.

Първо покровителство: цели и време
Първото посещение на бъдещата майка се извършва от акушерка от предродилната клиника при регистрация за бременност. Това обикновено е 7-13 седмици. Както вече беше споменато, по време на първите пренатални грижи се изяснява начинът на живот на жената, условията на живот и санитарни условия в къщата и психологическата атмосфера в семейството. Неблагоприятните условия на живот влияят негативно върху здравето както на майката, така и на нероденото бебе, поради което данните, получени от акушерката при първото посещение, са много важни за по -нататъшната работа с бъдещата майка.

Целта на посещението е също така да продължи дискусията за превантивните мерки, с които бременната жена се запознава при регистрацията. Следните теми са необходими за обсъждане:
Сестра от детска клиника обикновено идва при бъдещата майка малко по -късно, в периода от 20 до 28 седмици от бременността. Подобна е целта на пренаталните грижи - да опознае жената и условията на живот на бъдещото бебе.
Алгоритъм за първия патронаж
По време на посещението медицинският работник се представя, опознава бременната жена. През този период е важно да се създаде приветливо отношение, което да помогне за поддържане на контакт в бъдеще. След разговора сестрата попълва патронажен лист, който съдържа основна информация за бъдещата майка:
Понякога медицинската сестра не попълва данните според думите на жената. Например, ако една жена твърди, че пиян съпруг няма лоши навици, тогава здравният работник все още записва фактически данни.
Втори патронаж
Следващото посещение се извършва за наблюдение на изпълнението на назначенията, получени при първото посещение. Окръжната медицинска сестра идва на 32-34 седмица от бременността, а акушерката е по-близо до раждането, тоест на 37-38 седмици. Превантивният разговор е посветен на бъдещото бебе. По -долу е примерен план за пренатална грижа:
Понякога на този етап бъдещата майка получава покана за училището на младите родители. Обикновено класовете се провеждат в предродилни клиники и помагат за подготовката на бъдещия родител и нейния съпруг за появата на детето.

Примерно второ покровителство
В края на разговора с бъдещата майка и по възможност с нейните близки сестрата записва получената информация. По -долу е извадка от предродилни грижи.

Всички получени данни подлежат на сравнение с информацията, предоставена при първото посещение на медицинския специалист. Има ли подобрение в санитарните условия, имаше ли облекчение в трудовите задължения на бременна жена? Разкрива се и нивото на готовност за появата на дете (закупуване на лични вещи и мебели за бебе, подреждане на детска стая и т.н.).
Първородните жени имат възможност да получат безплатна консултация за предстоящото раждане и да зададат най -горещите въпроси. Акушерките винаги осъществяват контакт и с удоволствие споделят знанията си с млади родители.
Трето покровителство
Друго посещение може да направи бременна жена посещение на местно ниво е по избор и се назначава строго индивидуално. По правило лекарят влиза, ако бременността е усложнена и съществува риск от раждане на дете с патологии в развитието или вродени заболявания. Повишено внимание се обръща на и
Необходимостта от трети патронаж се определя чрез анализ на информацията, получена след предишните две посещения. Въз основа на резултатите от посещение при бъдещ родител от лекар се поставя въпросът за необходимостта от регистриране на семейството. В същото време след раждането бебето и майка му ще бъдат под наблюдението на педиатър и други специалисти.
Рискови фактори
Вече беше казано по -горе, че в патронажа има такова нещо като рискови фактори. Жените, които попадат в тази категория, се нуждаят от повишено внимание на областните специалисти:
В допълнение, вниманието от акушер и педиатър може да бъде причинено от следните причини:
Според тези показатели се установява възможен риск за живота и се предприемат мерки от окръжния педиатър за минимизиране на неблагоприятните фактори. Комплект от превантивни мерки е предназначен за предотвратяване на възможни проблеми.
Проблеми на лекарите
Въпреки факта, че пренаталните грижи са чисто добри намерения, лекарите все още трябва да се сблъскат с определени трудности. Първо, не винаги е така, че бременна жена е у дома по време на посещение от медицинска сестра. Единственият начин да добиете представа за реалната семейна среда, както и условията на живот и хигиена, е ако посещението е спонтанно. Следователно медицинските работници не предупреждават за предстоящото посещение, а времето за предродилни грижи не се обсъжда с пациентите. В резултат на това експертите често чукат на вратите на празен апартамент.
Второ, не всяка жена има положително отношение към подобен контрол от страна на предродилната клиника и детската клиника. Поради тази причина не всички бременни жени се свързват и се съгласяват да предоставят подробна информация за живота си.
Пренаталната грижа е една от най -важните мерки за пренатална профилактика. Тъй като предродилните клиники не покровителстват активно бременните жени, този раздел от пренаталната профилактика се извършва от педиатричната областна служба. При условията на оптимална организация на работата на детската клиника за пренатална грижа за плода е показано 3 патронажа. Първият и вторият патронаж се осъществяват от гостуваща медицинска сестра, а третият - от местен педиатър.
ПАТРОНАЖ НА ПЪРВИЯ ПЪТ
Първият пренатален патронаж се осъществява, когато бременна жена е регистрирана в пренатална клиника в рамките на 8-13 седмици от бременността. По време на първите пренатални грижи районната медицинска сестра се среща с бъдещата майка, разговаря с нея за важността, щастието и голямата отговорност да бъдеш майка. По време на първата пренатална помощ, районната медицинска сестра трябва да установи здравословното състояние на бременната жена, да разбере как протича бременността, при какви условия бъдещата майка живее и работи. Патронажът трябва да се отличава със специална скрупульозност, желанието да се идентифицират възможно най -точно всички обстоятелства, които могат да имат вредно въздействие върху здравето на нероденото дете. Особено внимание трябва да се обърне на възможността за токсични ефекти върху плода на никотин, алкохол и други токсични вещества.
При първото покровителство се посочва продължителността на бременността, която е в сметката, как протича в сравнение с предишната, прогнозната дата на раждане. Особено внимание се обръща на историята на спонтанните аборти и техните причини. Те установяват здравословното състояние на бременната жена, нейния сън, апетита, спазването на режима, проверяват изпълнението на препоръките на акушер-гинеколога, определят наличието на професионални опасности. В края на патронажа, медицинската сестра кани бъдещата майка в KZR за часове в училището на бъдещите майки.
В редица детски клиники историята на развитието на бъдещия пациент се попълва веднага след получаване на сигнала за бременната жена от предродилната клиника. В такива случаи всички данни за пренатална профилактика (предродилни грижи, посещение в училище за бременни за бъдещи майки, гинекологична история и други данни) се записват директно в историята на развитието на нероденото дете.
Медицинска сестра по време на първата пренатална помощ трябва да даде на бременната жена следния съвет:
тези, ако има такива, редуват работа и почивка, избягват конфликтни ситуации, установяват, както е предписано от лекар, правилната храна, приемлива за бременна жена (сурови и варени зеленчуци, плодове, мляко, извара, варено месо, витамини А, D и други продукти), купувайте своевременно всичко необходимо за новородено и ако в семейството има болни от туберкулоза, помислете къде ще бъдат майката и детето през първите 2 месеца след изписването от болницата.
ВТОРИ ПЪТЕН КАСЕТ
Окръжната медицинска сестра изпълнява 2-рия пренатален патронаж по време на отпуска по майчинство на бременната жена на 31-32-та седмица от бременността.
Основната цел на 2 -ра пренатална грижа за бременна жена е да следи за изпълнението на предписанията на лекаря в предродилната клиника и препоръките, дадени от медицинската сестра на детската поликлиника по време на първия патронаж и в училището на бъдещите майки.
С втората пренатална грижа се установява здравословното състояние на бременната жена, дали тя е била преместена, ако е необходимо, на лека работа, времето на отпуска по майчинство. По време на втората пренатална грижа вече е възможно да се направи оценка на грижите за нероденото дете (подготовка на млечните жлези на майката за кърмене, организиране на ъгъла на новороденото, приготвяне на бельо и дрехи за него), както и уточняване на адреса, на който са майката и детето ще живее.
ТРЕТИ ПЪТЕН ПАТРОНЖ
Третият пренатален патронаж се осъществява от местния педиатър. Показанията за прилагането на този патронаж се считат за тежка соматична патология на бременна жена, дисфункционална акушерска история, тежка токсикоза на бременна жена, както и неблагоприятни социални условия. Освен това показанията за 3 -та предродилна помощ се формират въз основа на изследването на предишни предродилни грижи, извършвани от районната медицинска сестра. 3 -та предродилна грижа се извършва по индивидуална схема за всеки отделен случай.
Пренаталните грижи вече се превърнаха в неразделна част от работата на детската клиника за предродилна защита на плода и новороденото
Въз основа на резултатите от пренаталната грижа, районният педиатър определя рисковата група сред бременните жени, тоест идентифицира контингента от бъдещи майки, чиито деца ще трябва да бъдат под внимателното внимание на областния лекар и лекарите от съответните специалности.
Рисковите фактори включват екстрагенитални заболявания на бъдещата майка, професионални опасности и алкохолизъм на родителите, остри заболявания и хирургични интервенции по време на бременност, възрастта на майката по време на раждането на детето под 18 и над 30 години (фертилна възраст, според СЗО, от 14 до 49 години), токсикоза на бременността, заплаха от спонтанен аборт, кървене, повишаване или намаляване на кръвното налягане по време на бременност, т.е. фактори, въз основа на които децата ще бъдат разделени на здравни групи
Анализът на данните за изброените фактори позволява на окръжния педиатър да повлияе на здравето на нероденото дете, като разработи набор от медицински мерки, насочени към намаляване на вредното въздействие на рисковите фактори и постигане на по -високо ниво на здраве за децата в бъдеще.
Следните мерки ще допринесат за намаляване на детската смъртност в предродилния период.
Създаване на система от центрове за непълнолетни, които ще
съвет за подходящо хигиенно и сексуално образование
tanya момичета и момичета, осигурете им амбулаторна или болнична помощ
наркотично лечение на генитални заболявания и хормонална корекция
нарушения.
Въвеждане на перинатални скринингови изследвания
Двойна ехография на плода в периода от 15 -та до 22 -та седмица от бременността
(включително използване на интравагинални сензори).
Определяне на концентрацията на маркери в кръвта на бременна жена, по-специално а-фетопротеин на човешки хорион гонадотропин
Изпълнение на програма за предотвратяване на вродено развитие на порите
cov развитие на централната нервна система с комплексната употреба на фолиева киселина,
препарати от желязо и витамин В 12.
За да се намали патологията при раждане, широкото въвеждане на системата
физиопсихопрофилактичен препарат на бременни жени на базата на перално легло
центрове и предродилни клиники.
Организиране на профилактични кабинети в предродилни клиники
ке спонтанен аборт.
За профилактика на тежки форми на хемолитична болест, нови
раждания, изследване за резус фактор при бременни жени в детеродна възраст
възраст с първата бременност, насочена към аборт.
Преглед на бременни жени за хламидиален, херпесен-вирусен, цито-
инфекция с тогаловирус, токсоплазмоза.
През целия антенатален период педиатърът трябва да помни за основните детски заболявания (рахит и
анемия) и извършване на подходяща превантивна работа с бременна жена.
Храненето на детето преди раждането се случва вътреутробно и следователно зависи от качеството на храненето на бъдещата майка. Различни нарушения в храненето на жената по време на бременност могат да повлияят неблагоприятно върху здравето на детето: наред с недостатъчното телесно тегло, умствената изостаналост, могат да се образуват различни аномалии.
Принципите на доброто хранене за бременни жени са дадени по -долу.
През първата половина на бременността, една жена, заедно с оптималното
високо количество протеин (до 90 g / ден), достатъчно количество от
количество витамини (фолиева киселина, А, С, В, D), минерали
(калций, фосфор), микроелементи (йод, магнезий, желязо, селен, цинк).
Калоричното съдържание на диетата трябва да бъде 2600-2900 kcal / ден. Във 2 -ри
половината от бременността увеличава нуждата от основна храна
вещества, особено в протеини (до 100 g / ден), минерали
wah (особено в калция, който е необходим за изграждането на скелета). Кало
Съдържанието на диетата трябва да се увеличи до 3000-3200 kcal / ден.
Бременните жени трябва да консумират следните млечни продукти,
ферментирали млечни продукти (кефир, ферментирало печено мляко, кисело мляко) до 1 литър на ден,
сирене, извара, черен дроб, месо, морски дарове, домашни птици, масло и зеленчуци
масло, плодове, зеленчуци, особено зеле (включително кисело зеле),
соя, ядки, зърнени храни, хляб, билки, яйца. Ограничете лесно смилаемия
въглехидрати, алергенни храни (шоколад, кафе, мед, гъби, цит
rus, ядки).
Като се има предвид липсата на йод във вода и продукти на територията на Русия
тези, се препоръчва да се яде йодирана сол и хляб
канали, а според показанията - йодни препарати.
За да коригирате храненето, можете да използвате диетичен продукт
"Femilak-1" (суха млечна смес, обогатена с протеин, витамин
mi, минерали), както и витамини и минерали
комплекси "Materna", "Infa-mama", "Mama-plus"
При недостатъчен прием на протеини, микроелементи,
възможно е в тях да се развият различни патологични процеси
деца
■ Дефицит на протеини и калории преди и по време на бременност.
♦ Последици за бременната жена: висок риск от преждевременно раждане, намалено качество на произвежданото мляко и времето за кърмене.
♦ Последици за новороденото: висок риск от вродени
аномалии, ниско тегло при раждане, генерализирани
инфекции, продължителна анемизация в ранна детска възраст.
I Дефицит на цинк.
♦ Последици за бременна жена: спонтанен аборт, токсикоза
бременни жени.
♦ Последици за новороденото: ниско тегло на плода,
аномалии на нервната тръба
I Дефицит на мед.
♦ Последици за новороденото: увеличаване на честотата на вродени
аномалии, дисплазия на съединителната тъкан, повишена
крехкост на костите и кръвоносните съдове.
I Дефицит на калций.
♦ Последици за бременната жена: прееклампсия и еклампсия, ар
териална хипертония на бременни жени, преждевременно раждане,
увреждане на тазовите кости.
♦ Последици за новороденото - ниско тегло при раждане
дения, гърчове, рахит.
i Липса на флуорид.
♦ Последици за новороденото: повишен риск от кариес
мляко и постоянни зъби.
I Дефицит на йод.
♦ Последици за новороденото: рязко изоставане
умствено развитие.
I Липса на магнезий.
♦ Последици за бременната жена: нервно -мускулни нарушения,
слабост на раждането.
♦ Последици за новороденото: гърчове
I Натриев дефицит.
♦ Последици за бременната жена, увреждане на бъбреците и надбъбречните жлези.
♦ Последици за новородената склонност към оток и набу
мозъчна хаания при новородени.
I Дефицит на селен.
♦ Последици за новороденото „вродена дисплазия МИ
okarda, нарушение на сърдечния ритъм, риск от кардиопатия в отвъдното
продължителните периоди от живота.
I Дефицит на желязо.
♦ Последици за бременна жена: анемия на бременни жени, риск от кръв
по време на раждането
♦ Последици за новороденото: анемия на новороденото,
риск от хипоксия на плода и новороденото.
I Дефицит на незаменими мастни киселини.
♦ Последици за новороденото: нарушен растеж и миело-
намаляване на пътищата на мозъка, нарушен набор
разговори с намалена зрителна острота, патологични промени
електрогенеза в сърдечния мускул с повишен риск от артрит
мисия и внезапна смърт.
I Дефицит на витамин В ^
♦ Последици за бременна жена: повръщане, енцефалопатия.
♦ Последици за новороденото. "Безпокойство, безсъние,
анорексия, патология на стомашно -чревния тракт, неврологични нарушения,
кардиомегалия, сърдечна недостатъчност, метаболитна
нарушения.
I Дефицит на аскорбинова киселина.
♦ Последици за бременната жена: прееклампсия, риск от ранно заболяване
разкъсване на мембраните.
♦ Последици за новороденото: риск от инфекция с новородено
родени с развитие на генерализирани инфекции.
I Дефицит на витамин В 6.
♦ Последици за бременната жена: гадене, повръщане по време на бременност
ност.
♦ Последици за новороденото: ниски нива на новородени
родени по скалата на Апгар (с последващи ограничения
ми при кърмене, при кърмене и изписване), плоска
високо наддаване на тегло, стомашно -чревни нарушения, повишено
раздразнителност, гърчове, анемия, алергични дерматози, конюнктивит
нктивит.
I Дефицит на витамин А.
♦ Последици за новороденото: риск от дихателни пътища
нарушения.
I Дефицит на витамин D.
♦ Последици за новороденото: рахит в ранните етапи,
развитие на зъбния емайл на по -късна дата.
I Недостиг на фолиева киселина.
♦ Последици за новороденото: аномалии във формирането
нервна тръба.